緑内障と緑内障治療について知っておくべきすべてのこと
緑内障とは?
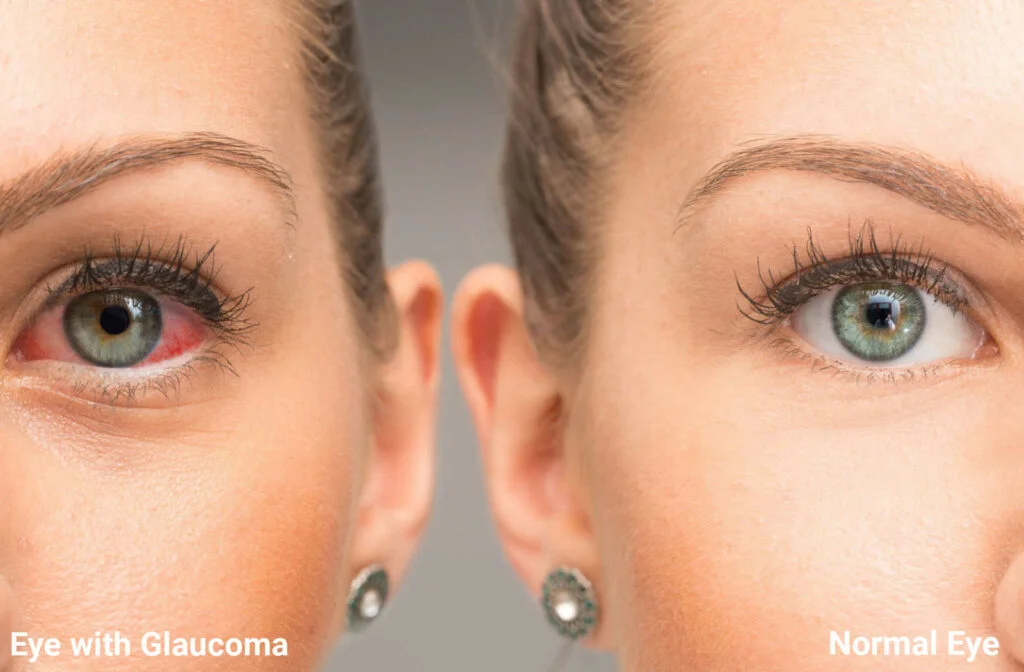
緑内障は視神経に障害を起こし、放置すると視力低下や失明に至る眼疾患群です。眼圧の上昇に伴って発症することが多いが、眼圧が正常でも、あるいは低くても発症します。世界的に不可逆的な失明の主な原因であり、特に60歳以上の数百万人が罹患しています。徐々に進行し、通常は痛みを伴わないため、早期発見・早期治療のためには定期的な眼科検診が欠かせません。
緑内障の種類
1. 原発開放隅角緑内障(広義)
これは緑内障の最も一般的なタイプで、症例の約90%を占めます。私たちの眼球は眼球に栄養を与え、その形状を維持するための液体(房水)で満たされています。眼球内で絶えず生成され、眼球から排出されています。開放隅角緑内障では眼液の排出が時間の経過とともにうまくいかなくなります(排水溝が詰まるように)。 その結果、眼圧が上昇し、視神経を傷つけ始めます。このタイプの緑内障は痛みを伴わず、最初のうちは視野の変化もありません。視神経が通常の眼圧に対して敏感な人もいます。これは、緑内障になるリスクが通常より高いことを意味します。原発開放隅角緑内障と呼ばれます。
定期的な眼科検診は視神経の損傷の兆候を早期に見つけるために重要です。
2. 原発閉塞隅角緑内障
このタイプの緑内障は虹彩が眼球の排液角に非常に近い場合に起こります。虹彩が排水角を完全にふさいでしまうこともあります(流しの排水口の上を紙片が滑っていくようなものです)。これにより眼圧が急速に上昇します。 これが急性緑内障と呼ばれます。急速に永久的な視力低下や強い眼痛につながる可能性があり、まさに目の緊急事態です。すぐに眼科医に連絡しなければ、永久に失明することもあります。
3. 正常眼圧緑内障
このタイプでは眼圧レベルが正常であるにもかかわらず、視神経障害と視力低下が起こります。
正確な原因は完全には解明されていませんが、視神経への血流不良が関係していると考えられています。
4. 続発性緑内障:
このタイプの緑内障は眼液の排出に影響を及ぼす他の眼疾患や基礎疾患、薬剤の影響によるものです。
原因とリスク要因:
ほとんどの緑内障の正確な原因は不明ですが、以下のようないくつかの危険因子が緑内障の発症に関与しています:
- 緑内障のリスクは年齢とともに、特に60歳以降に増加します。
- 家族に緑内障の病歴がある場合は、発症リスクが高くなります。
- 眼圧の上昇は視神経障害や緑内障の重大な危険因子です。
- アフリカ系、アジア系、ヒスパニック系の人々は、ある種の緑内障のリスクが高いです。
- 角膜が薄い方は危険性が増すこともあります。
- 糖尿病、高血圧、心臓病は緑内障の可能性を高めます。
- 眼外傷や手術歴があると緑内障の危険性が高まることがあります。
>> 読み続く:白内障と白内障手術の理解
緑内障の症状
初期の段階では、緑内障は目立った症状を起こしません。症状が進行すると、以下のようなこともあります:
- 緑内障は通常、まず周辺視野に影響を及ぼし、物や横の動きを見る能力が徐々に低下します。中心視野は明瞭であることがほとんどであるため、この視力低下は長い間気づかれません。
- 病気が進行すると、視野が狭くなり、トンネル視になります。視野の中心部の小さな領域だけが残り、残りの領域は失われてしまうことを意味します。
- 緑内障の方は特に初期には視界がぼやけたり、かすんだりします。
- 緑内障になると、照明の周りにハローや虹色のリングが現れ、特に暗い場所でははっきり見えにくくなります。
- 急性閉塞隅角緑内障の場合、頭痛とともに突然激しい眼痛が起こり、吐き気や嘔吐を伴っています。
- 緑内障は、特に眼圧が上昇したときに、患眼が充血します。
緑内障による視力低下は不可逆的であり、失われた視力は回復しないことに注意する必要があります。病気の進行を遅らせたり止めたりし、残された視野を保つためには、早期発見と適時の治療が重要です。
緑内障診断
緑内障の診断には眼科医による総合的な眼科検査が必要です。緑内障は初期段階では自覚症状がないため、特に年齢や家族歴、その他の要因によりリスクが高い方は、定期的な眼科検診が非常に重要です。診断には通常、以下のステップが含まれます:
1. 患者の病歴: 眼科専門医は緑内障やその他の眼疾患の家族歴など、患者の病歴に関する情報を収集することから始めます。
2. 視力検査: この検査で視力表を使用して、さまざまな距離でどの程度見ることができるかを測定します。
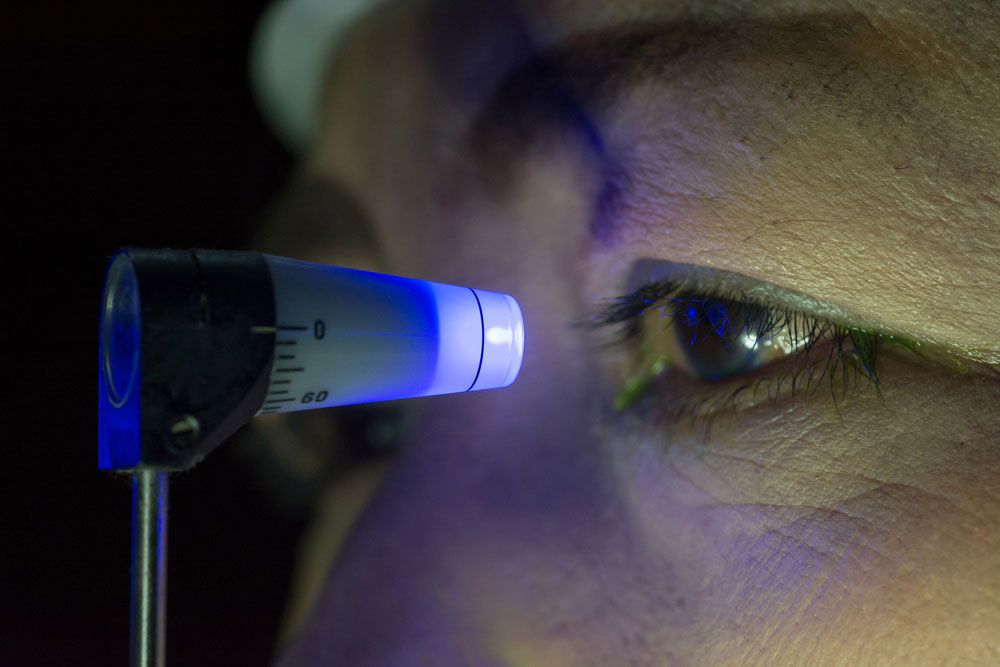
3. 眼圧測定: 眼圧測定は緑内障の重要な危険因子である眼圧を測定するために行われます。眼圧測定には以下のような種類があります:
- ゴールドマンアプラネーション眼圧測定: 患者の眼を目薬で麻痺させ、装置が角膜に軽く触れて眼圧を測定します。
- 非接触眼圧測定: 眼に触れることなく、パフで空気を送り眼圧を測定します。
4. パチメトリー: 角膜の厚さは眼圧測定値に影響を与えるため、この検査では角膜の厚さを測定します。
5. ゴニオスコピー :ゴニオスコピーは眼球の排液角を評価するために使用されます。鏡の付いた特殊なコンタクトレンズを眼に装着し、眼科専門医が排液角の構造を見ることができます。
6. 視神経の評価: 眼科医は検眼鏡や特殊なレンズを使用して視神経を検査し、神経線維の細りやカップとディスクの比率の変化など、損傷の徴候がないかを調べます。視神経と網膜をできるだけよく映し出すために、瞳孔を拡大する点眼薬を使用します。
7. 視野検査: ペリメトリーとも呼ばれるこの検査は、患者さんの周辺視野を評価します。緑内障に伴う特徴的な視野欠損のパターンを発見するのに役立ちます。
8. 画像診断: 光干渉断層計(OCT)は、視神経の詳細な画像を取得し、その健康状態を評価するために使用されます。
9. 定期的な再診: 緑内障が疑われる場合、または診断された場合、症状の進行と治療への反応をモニターするために、定期的なフォローアップの予約が取られます。
緑内障治療
緑内障を効果的に管理するために、様々な治療法が用意されており、それぞれ患者様の具体的なニーズや、症状の種類や重症度に合わせて調整されています。様々な緑内障治療は視力を維持し、この眼疾患に罹患している方々の生活の質を高めるために重要な役割を果たしています。
点眼薬
点眼薬は緑内障の治療の第一選択として一般的に処方されます。これらの薬は眼液(房水)の産生を減らすか、眼液の排出を増やして眼圧を下げることで効果を発揮します。緑内障の治療に使用される点眼薬にはいくつかの種類があります:
- プロスタグランジン類似体:: 房水の排出を増加させ、眼圧を低下させる点眼薬。通常1日1回点眼し、緑内障の進行抑制に高い効果を示します
- ベータ遮断薬: これらの点眼薬は房水の産生を減少させ、眼圧を下げます。第一選択薬として処方されることが多く、他の点眼薬と併用できます。
- アルファ作動薬: この点眼薬は房水の産生を抑え、その排出を増加さ せます。他の点眼薬の補助として使用されることが多いです。
- 炭酸脱水酵素阻害薬: 外用薬と経口薬の両方があり、房水の産生を減少させる点眼薬で他の薬剤が無効な場合に使用します。
経口薬
緑内障を管理するために、点眼薬に加えて、または点眼薬の代わりに経口薬が処方されます。炭酸脱水酵素阻害薬は、眼圧を下げるために一般的に経口薬として使用されます。
レーザー治療
- レーザー海綿体形成術: この治療法は開放隅角緑内障によく用いられます。集光されたレーザー光線を用いて眼球のトラベキュラーメッシュワークの排出角を治療し、房水の流出を改善し眼圧を下げます。
- レーザー周辺部虹彩切開術(LPI): このレーザー手術は閉塞隅角緑内障に有効です。虹彩に小さな穴を開け、房水がより自由に流れるようにし、眼圧上昇を緩和します。
手術
点眼薬やレーザー治療が不十分な場合、眼圧を効果的にコントロールするために外科的介入が必要になります。一般的な手術には以下のようなものがあります:
- トラベクレクトミー: これは伝統的な緑内障手術で房水の流出を促進し眼圧を下げるために、ブリープと呼ばれる新しい排液路を作ります。
- 緑内障ドレナージデバイス(GDD): 房水の流出経路を制御し、難治性緑内障症例の眼圧管理に役立つ植込み型デバイスです。
- 低侵襲緑内障手術(MIGS): MIGS手術は比較的新しく、房水の流出を促進する侵襲性の低い技術を用います。これらの手術は、最大限の効果を得るために白内障手術と組み合わされることが多いです。
毛様体光凝固術
毛様体光凝固術ではレーザーを使用して毛様体を治療し、房水の生成を抑制します。他の治療法が効かなかったり、適さない場合などによく検討されます。
緑内障の治療法は眼圧を下げることで視神経の障害(および永続的な視力低下)を防ぐという点で共通しています。
治療法の選択は緑内障の種類や重症度、患者様の全体的な健康状態、個人の好みなど様々な要因によって異なります。眼科医または緑内障専門医による定期的な経過観察は病状の進行を観察し、治療の効果を評価し、必要な調整を行うために非常に重要です。早期発見、迅速な介入、一貫した管理は視力を維持し、良好なQOLを維持するために不可欠です。緑内障の疑いがある場合、または緑内障と診断された場合は、眼科専門医に相談し、一人ひとりに合ったアドバイスと治療を受けてください。